Planeación + embolización (si aplica)
RM volumétrica para neuronavegación. En tumor hipervascular: embolización prequirúrgica vía femoral 24-48 h antes de cirugía.
PREOPEl tratamiento de un tumor cerebral exige más que cirugía: en tumores hipervasculares como meningiomas, paragangliomas y algunas metástasis, una embolización prequirúrgica reduce el sangrado y mejora la resección. El Dr. Mallyolo Pelayo combina ambas técnicas y participa activamente en investigación —coautor 2026 de revisión sistemática sobre inmunoterapia en glioblastoma.
Un tumor cerebral es un crecimiento anormal de células dentro del cráneo. Se clasifican en primarios —cuando se originan en el propio tejido cerebral o sus envolturas— y secundarios o metástasis —cuando provienen de un cáncer en otro órgano (pulmón, mama, riñón, melanoma).
Entre los tumores primarios más frecuentes destacan los gliomas (astrocitomas, oligodendrogliomas, glioblastoma), los meningiomas (derivados de las meninges, en su mayoría benignos), los schwanomas vestibulares (en el nervio acústico), los adenomas hipofisarios, los hemangioblastomas y los linfomas primarios del sistema nervioso central.
Las metástasis cerebrales son hoy el tumor intracraneal más frecuente en adultos y exigen un abordaje multidisciplinario donde la cirugía, la radiocirugía estereotáxica y la oncología trabajan en paralelo.
Los síntomas dependen de la localización y la velocidad de crecimiento. Estos seis son los más característicos —y los que justifican estudio de imagen sin demora.
Dolor de cabeza nuevo, que empeora por la mañana, despierta al paciente o aumenta con maniobras de Valsalva (toser, pujar). Distinto de las cefaleas habituales.
Debilidad de un lado del cuerpo, afasia (dificultad para hablar), alteración visual o sensitiva. Refleja el área cerebral comprimida o invadida.
Primera crisis convulsiva en un adulto sin antecedente —obliga a descartar lesión estructural con resonancia magnética. Es presentación frecuente de gliomas.
Apatía, irritabilidad, fallas de memoria, lentitud para procesar. Más típico de tumores frontales o temporales. A veces el familiar lo nota antes que el paciente.
Vómito en proyectil sin la sensación previa de náusea. Refleja hipertensión intracraneal por edema o efecto de masa.
Edema del nervio óptico visible en fondo de ojo. Signo objetivo de hipertensión intracraneal — exige estudio inmediato.
En la mayoría de casos no hay una causa identificable: son idiopáticos. Estos son los factores conocidos.
La resonancia magnética con contraste es el estudio de elección. La biopsia se reserva para casos donde el diagnóstico histológico cambia la conducta.
Estudio de elección. Define tamaño, localización, edema, efecto de masa, patrón de captación de contraste y relación con áreas elocuentes. Base para planificar la cirugía con neuronavegación.
Primera línea en urgencias. Útil para detectar sangrado intratumoral, calcificaciones y efecto de masa. Inferior a la RM para caracterizar el tumor.
Análisis metabólico no invasivo. Ayuda a diferenciar tumor de lesión inflamatoria, gliosis o radionecrosis. Útil para sospecha de glioma alto grado vs bajo grado.
Para lesiones profundas, multifocales o en áreas no resecables cuando el diagnóstico histológico cambia el manejo (linfoma cerebral primario, por ejemplo). Mínimamente invasiva, guiada por neuronavegación.
El tratamiento del tumor cerebral combina técnicas según tipo histológico, localización y grado. La resección microquirúrgica con neuronavegación es la base; la embolización prequirúrgica agrega seguridad en tumores hipervasculares; radiocirugía estereotáxica, quimioterapia e inmunoterapia completan el manejo en tumores malignos.
Base del tratamiento. Cirugía guiada por GPS quirúrgico a partir de la RM. Microscopio, identificación de bordes (fluoresceína / 5-ALA) y monitoreo neurofisiológico cuando el tumor está cerca de áreas elocuentes.
La ventaja del Dr. Pelayo. En meningiomas hipervasculares, paragangliomas, hemangioblastomas y metástasis renal/tiroides: oclusión selectiva de aportes arteriales 24-48 h antes de la cirugía. Reduce sangrado y permite resección más completa.
Dosis altas en una sola sesión a un blanco milimétrico. Indicada en metástasis pequeñas (≤3 lesiones), schwanomas, meningiomas residuales o pacientes no candidatos a cirugía. Plataformas: Gamma Knife, CyberKnife, LINAC.
Temozolomida estándar en glioblastoma. Inmunoterapia (inhibidores de checkpoint, mTOR) en evaluación activa — el Dr. Pelayo es coautor 2026 de revisión sistemática en Neurosurg Rev sobre este tema (ver publicaciones).
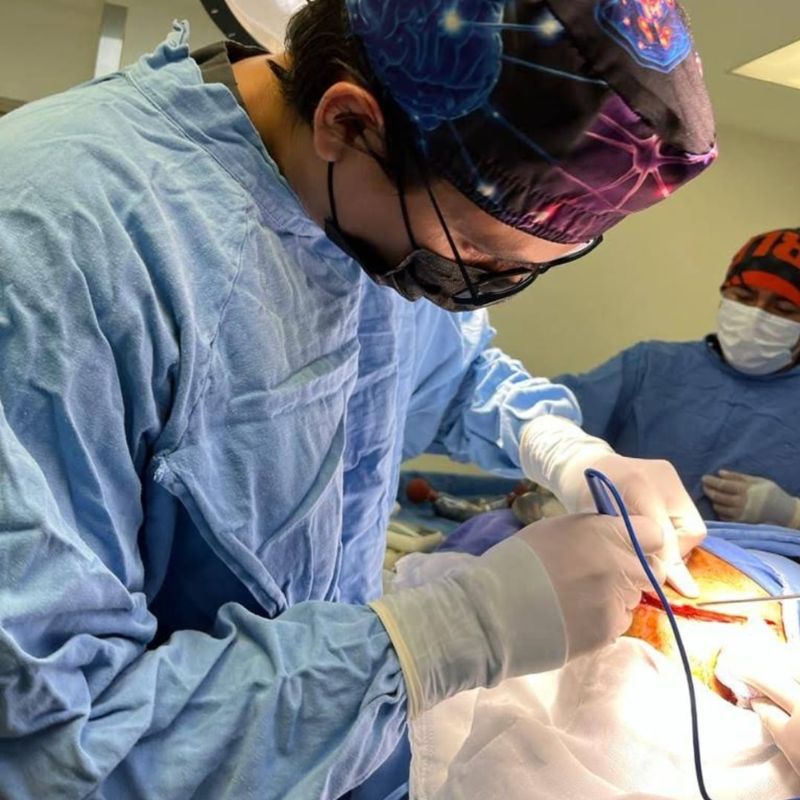
Procedimiento programado bajo anestesia general. Duración: 3-8 horas según localización y complejidad. En tumores hipervasculares, embolización endovascular 24-48 h antes.
 // Microcirugía guiada por neuronavegación
// Microcirugía guiada por neuronavegaciónRM volumétrica para neuronavegación. En tumor hipervascular: embolización prequirúrgica vía femoral 24-48 h antes de cirugía.
PREOPAnestesia general. Posicionamiento con fijación craneal. Craneotomía dimensionada por neuronavegación. Apertura dural microquirúrgica.
60-90 MINIdentificación de bordes con neuronavegación, microscopio y fluoresceína/5-ALA cuando aplica. Monitoreo neurofisiológico en áreas elocuentes. Resección por etapas.
2-5 HRSControl de hemostasia exhaustivo. Cierre dural hermético. Reposición del colgajo óseo y sutura por planos. Traslado a UCI para vigilancia neurológica.
60-90 MINControl de tensión arterial, exploración neurológica seriada, manejo de edema cerebral con corticoides, profilaxis anticonvulsiva según indicación.
Piso de neurocirugía. Movilización progresiva, retiro de catéteres, inicio de rehabilitación si hay déficit. RM de control postoperatoria.
Terapia física, ocupacional y de lenguaje según déficit. La mayoría de pacientes recuperan funcionalidad significativa durante este período.
Confirma grado de resección y descarta recurrencia temprana. Define necesidad de radioterapia/quimioterapia complementaria según histología.
El tratamiento del tumor cerebral requiere dos cosas: un cirujano con técnica refinada y un médico que esté al día en evidencia. El Dr. Pelayo es ambas — opera en los 4 hospitales de referencia en Puebla, suma el ángulo endovascular único para tumores hipervasculares, y publica investigación científica activa.
Neurocirugía y subespecialidad de Terapia Endovascular Neurológica en el Instituto Nacional de Neurología Manuel Velasco Suárez — referencia nacional en tumores cerebrales complejos.
Coautor de revisión sistemática y metaanálisis en Neurosurgical Review (2026): "Efficacy and safety of immune checkpoint inhibitors and mTOR inhibitors as targeted therapy for glioblastoma". Investigación activa en el tumor cerebral maligno más agresivo. Ver publicaciones.
Ventaja única: el Dr. domina la embolización endovascular que devasculariza tumores hipervasculares antes de cirugía. La mayoría de neurocirujanos depende de un tercero para esto.
Quirófano y sala de hemodinamia disponibles en MAC, Ángeles, Beneficencia Española e ISSSTE Regional Puebla. Cirugía de tumor cerebral con la cobertura del seguro del paciente.
No. Muchos tumores cerebrales son benignos histológicamente —meningiomas grado I, schwanomas vestibulares, adenomas hipofisarios, hemangioblastomas— y pueden curarse con resección completa. Otros, como gliomas de alto grado (glioblastoma) y metástasis, son malignos y requieren manejo multimodal con cirugía, radioterapia, quimioterapia e inmunoterapia. El diagnóstico histológico definitivo se obtiene tras cirugía o biopsia.
No siempre. En meningioma típico, schwanoma vestibular o metástasis con primario conocido, la RM con contraste es suficientemente característica para indicar cirugía resectiva directa. La biopsia estereotáxica se reserva para lesiones profundas, multifocales, en áreas no resecables, o cuando el diagnóstico histológico cambia la conducta (linfoma cerebral primario, por ejemplo, no se opera).
En tumores hipervasculares: meningiomas de base de cráneo, paragangliomas, hemangioblastomas, hemangiopericitomas y metástasis hipervasculares (riñón, tiroides). Se realiza 24-48 h antes de cirugía vía cateterismo femoral, ocluyendo selectivamente los aportes arteriales con partículas o Onyx. Reduce sangrado intraoperatorio y permite resección más completa. Es la ventaja específica de operarse con un neurocirujano endovascular.
GPS quirúrgico basado en la RM preoperatoria. Permite ver en tiempo real la posición de los instrumentos dentro del cráneo durante la cirugía. Mejora precisión, reduce el tamaño de la craneotomía, ayuda a respetar áreas elocuentes y aumenta la probabilidad de resección completa.
Típicamente UCI 24-48 horas para vigilancia neurológica y control de edema, más piso de neurocirugía 3-5 días. Total promedio 5-7 días. Casos complejos o con déficit que requiera rehabilitación inicial pueden necesitar más.
Dependen de la localización del tumor más que de la técnica. Tumores en áreas elocuentes (motor, lenguaje, visión) tienen riesgo de déficit transitorio o permanente. Pacientes con déficit previo pueden mejorar al liberar la compresión. La neuronavegación y el monitoreo neurofisiológico minimizan el riesgo. El plan se discute con el paciente antes de operar.
Es un área de investigación activa. En 2026 el Dr. Pelayo es coautor de una revisión sistemática y metaanálisis en Neurosurgical Review sobre inhibidores de checkpoint inmunológico e inhibidores mTOR en glioblastoma. La conclusión actual: señal de beneficio en subgrupos seleccionados (MGMT metilado, perfil molecular específico) pero aún no es estándar para todos los pacientes. La indicación se discute caso por caso con oncología.
El Dr. Pelayo atiende adolescentes y adultos. Para pacientes pediátricos (menores de 12 años) se requiere neurocirujano pediátrico subespecializado; puede valorar y referir al colega adecuado dentro de la red de Puebla.
Agenda una valoración con el Dr. Mallyolo Pelayo. Revisará tu RM, te explicará en lenguaje claro qué tipo de tumor tienes, si requiere cirugía, embolización prequirúrgica, radiocirugía o manejo multimodal, y cuál es el pronóstico esperado. Segunda opinión sin compromiso.
Dr. Mallyolo Eliezer Pelayo Salazar
Torres Médicas San Manuel · Torre 3 · Consultorio 232
Boulevard 14 Sur 4302 · San Manuel · Puebla · C.P. 72530
WhatsApp: +52 553 335 3235
Tel: +52 553 335 3235
Correo: pelayo13@hotmail.com
Horario: Lunes a Viernes 10:00-19:00 · Sábado cita previa