Acceso femoral
Micro-incisión de 2 mm en arteria femoral común. Sedación + anestesia local. Sin necesidad de anestesia general en la mayoría de los casos.
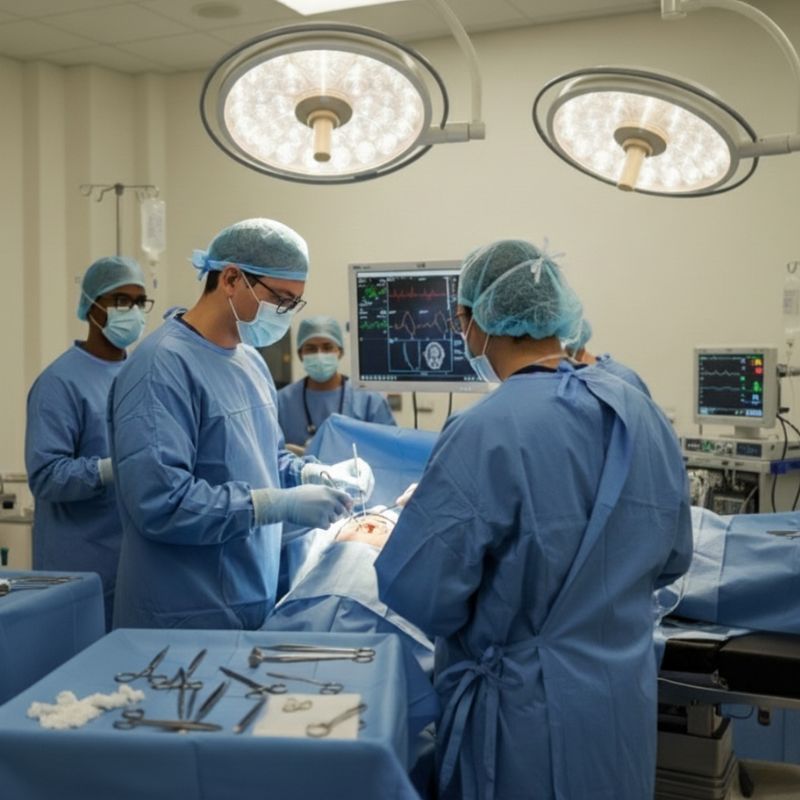
5-10 MINEl hematoma subdural crónico es la patología neuroquirúrgica más frecuente en el adulto mayor — y la embolización endovascular de la arteria meníngea media se ha consolidado como una alternativa mínimamente invasiva a la cirugía abierta. El Dr. Mallyolo Pelayo presenta sobre esta técnica emergente en el Simposio Mission Brain BUAP marzo 2026.
El hematoma subdural (HSD) es una acumulación de sangre entre dos capas que envuelven el cerebro: la duramadre (la externa, dura) y la aracnoides (interna, delicada). Esa sangre comprime el cerebro y, dependiendo de la velocidad con la que se acumula, produce síntomas en horas o en semanas.
Existen dos variantes muy distintas:
HSD agudo: aparece en horas tras un traumatismo importante. Sangre fresca, alta presión sobre el cerebro, urgencia neuroquirúrgica con alta mortalidad. Indicación de drenaje quirúrgico inmediato.
HSD crónico: se desarrolla en semanas a meses, frecuentemente tras un golpe leve que el paciente ya olvidó. Contiene sangre licuada y membranas neovascularizadas que resangran continuamente. Predomina en mayores de 65 años, anticoagulados y pacientes con atrofia cerebral. Es aquí donde la embolización de la arteria meníngea media está revolucionando el tratamiento.
La técnica se basa en un principio simple: las membranas que recubren el hematoma crónico están alimentadas por ramas de la arteria meníngea media. Cerrando esas ramas con un catéter, el hematoma deja de re-sangrar y se reabsorbe.
A diferencia de un evento cerebrovascular, el HSD crónico evoluciona lento. El paciente o sus familiares notan cambios progresivos durante días o semanas. La clave: pensar en HSD ante cualquier deterioro neurológico nuevo en un mayor de 65 años.
Dolor de cabeza que empieza leve y se intensifica con los días. Suele empeorar con maniobras de Valsalva o al acostarse. No siempre presente en adulto mayor.
Debilidad en un brazo o pierna, generalmente del lado opuesto al hematoma. Puede confundirse con un infarto cerebral progresivo y exige TAC.
Aparición o agravamiento de "demencia" en semanas. En un mayor con confusión nueva, descartar HSD antes de aceptar el diagnóstico de demencia primaria.
Golpe en la cabeza —en regadera, contra un mueble, caída sin pérdida de conocimiento— hace 2 a 12 semanas. Muchas veces el paciente lo olvidó.
Afasia: dificultad para hablar o entender, palabras inadecuadas, frases incompletas. Cuando es del lado dominante (hemisferio izquierdo).
Caminar lento, ancho de base aumentado, caídas recientes. Especialmente sospechoso en paciente que tenía marcha estable hace un mes.
El cerebro del adulto mayor se separa ligeramente del cráneo con la edad (atrofia). Esa separación estira las venas que cruzan el espacio subdural y las hace frágiles. Un golpe leve, o incluso un cambio brusco de posición, puede romper una de esas venas.
El diagnóstico es esencialmente por imagen — y el estudio de primera línea está disponible en cualquier urgencias de Puebla.
Disponibilidad inmediata en urgencias. Detecta el HSD en cuestión de minutos. El agudo se ve hiperdenso (blanco), el crónico hipodenso (oscuro), el subagudo isodenso. Permite cuantificar volumen y desviación de la línea media.
Útil cuando la TAC es ambigua (HSD isodenso, bilateral pequeño). Mejor caracterización de membranas y compartimentos. No urgente.
Indicada cuando se planea embolización MMA. Define anatomía de la arteria meníngea media, sus ramas y las anastomosis peligrosas con la arteria oftálmica. Se realiza en sala de hemodinamia.
Biometría hemática, tiempos de coagulación (TP, INR, TTPa), función renal. Crítico revertir anticoagulación si el paciente la toma. Plaquetas, electrolitos.
El tratamiento del HSD ya no es solo "operar o no operar". Hoy se elige entre tres rutas según volumen, síntomas, anticoagulación y fragilidad del paciente. La embolización de la arteria meníngea media apareció como tercera opción real entre 2018-2024 y está cambiando los protocolos de manejo a nivel mundial.
Manejo conservador (vigilancia + control TAC) está indicado solo en HSD pequeños asintomáticos sin desviación de línea media, con seguimiento estricto.
Procedimiento completo: 60-90 minutos. Paciente despierto-sedado en la mayoría de los casos. Se realiza en sala de hemodinamia bajo control fluoroscópico.
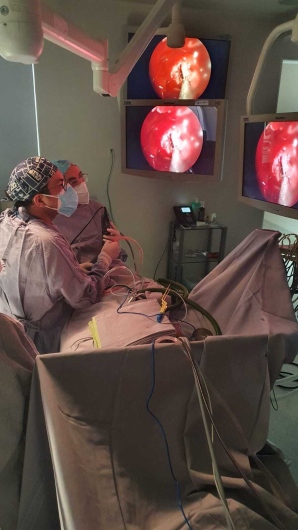 // Embolización MMA · fluoroscopia digital
// Embolización MMA · fluoroscopia digitalMicro-incisión de 2 mm en arteria femoral común. Sedación + anestesia local. Sin necesidad de anestesia general en la mayoría de los casos.
5-10 MINCatéter guía hasta carótida externa. Angiografía diagnóstica para identificar anastomosis peligrosas (rama oftálmica, petrosa). Microcateterización selectiva de la MMA.
15-25 MINInyección controlada de partículas de PVA, microesferas calibradas o agente líquido (Onyx) en las ramas frontal y parietal de la MMA bajo control angiográfico.
20-40 MINAngiografía de control. Retiro del sistema. Compresión femoral o dispositivo de cierre. Vigilancia neurológica 24-48 h. TAC de control y alta.
24-48 HRSA diferencia del drenaje por trépanos, el hematoma no desaparece inmediatamente: se reabsorbe progresivamente en las siguientes semanas al cortar su aporte sanguíneo. Por eso el seguimiento por imagen es importante.
Miembro inferior en extensión. Vigilancia de pulsos pedios y sitio de punción. Exploración neurológica seriada cada hora.
Movilización progresiva. TAC de control. Alta a domicilio con indicaciones y plan de seguimiento.
Mejoría progresiva de síntomas. Reabsorción gradual del hematoma. Reincorporación a vida cotidiana en pacientes no frágiles.
TAC o resonancia de control para confirmar reabsorción completa del hematoma. Seguimiento clínico anual.
Ventaja clave en adulto mayor: al evitar la craneotomía y la anestesia general prolongada, se reduce el deterioro funcional postoperatorio, el delirium hospitalario y los días de hospitalización — factores que en pacientes geriátricos frágiles son tan importantes como el éxito anatómico del procedimiento.
La embolización de la arteria meníngea media para HSD es una de las técnicas más activas de la neurointervención entre 2020 y 2026. El Dr. Pelayo no solo la practica: la enseña y la investiga.
"Hematoma Subdural: el papel emergente de la embolización" — ponencia confirmada en el Simposio de Neurociencias Mission Brain de la BUAP, marzo 2026. Tema central de su agenda académica del año.
Coautor del artículo "Epidural hematoma of the vertex", publicado en Revista Médica del Hospital General de México (2024). Patología hermana del HSD, con la misma lógica vascular meníngea. Ver en publicaciones.
Subespecialidad de Terapia Endovascular Neurológica en el Instituto Nacional de Neurología Velasco Suárez (2020-2022). Doble certificación CMCN: Neurocirugía + Endovascular. Ver trayectoria.
Sala de hemodinamia disponible en MAC, Ángeles, Beneficencia Española e ISSSTE Regional Puebla. Capacidad de respuesta rápida en HSD de presentación urgente.
Conoce también la técnica de embolización endovascular aplicada a otras patologías, y el espectro completo de terapia endovascular neurológica.
El agudo aparece en horas tras un traumatismo importante, contiene sangre fresca y suele ser urgencia neuroquirúrgica con alta mortalidad. El crónico se desarrolla en semanas a meses, frecuentemente tras un golpe leve olvidado, contiene sangre licuada con membranas neovascularizadas y predomina en adultos mayores. Son entidades distintas con tratamientos diferentes.
No siempre. Es complementaria a la cirugía en muchos casos, y puede ser tratamiento único en HSD crónicos pequeños, asintomáticos o en pacientes de alto riesgo quirúrgico. La decisión depende del volumen del hematoma, los síntomas y los factores de riesgo. Se evalúa caso por caso.
HSD crónico recidivante tras cirugía, paciente anticoagulado en quien no se puede suspender la anticoagulación, adulto mayor con alto riesgo quirúrgico, HSD pequeño-moderado con síntomas leves, y como adyuvante a cirugía para reducir recurrencia. La evidencia clínica creció notablemente 2020-2024.
Sí. Excelente perfil de seguridad, especialmente comparado con cirugía abierta en pacientes geriátricos. Procedimiento mínimamente invasivo, sedación, incisión femoral de 2 mm. Complicaciones mayores menores al 2% en centros con experiencia. Es precisamente en adulto mayor frágil donde la técnica destaca.
60-90 minutos en promedio. Hospitalización 24-48 horas para vigilancia. Recuperación funcional completa en 2-4 semanas dependiendo del estado basal y del tamaño del hematoma residual.
Poco frecuentes (menores al 2-3%): hematoma femoral, reacción al contraste, embolización inadvertida de ramas anastomóticas con arteria oftálmica, isquemia facial transitoria, raramente eventos neurológicos. La angiografía cuidadosa pre-embolización identifica variantes anatómicas peligrosas.
Sí, y es estrategia cada vez más usada. En HSD voluminosos o con efecto de masa, se realiza primero drenaje por trépanos para descomprimir, seguido de embolización MMA en las siguientes 24-72 horas para reducir recurrencia (que sin embolización puede alcanzar 10-20%).
Intervalo típico de 2 a 12 semanas tras el traumatismo, aunque puede ser más largo. Es común que el paciente no recuerde el golpe, especialmente si fue leve. Ante cefalea progresiva, confusión o debilidad en adulto mayor, debe pedirse TAC aunque no haya antecedente claro.
Agenda una valoración con el Dr. Mallyolo Pelayo. Revisará la TAC, evaluará el volumen del hematoma, los síntomas y los factores de riesgo, y te explicará con claridad qué opción corresponde: vigilancia, drenaje quirúrgico, embolización MMA o estrategia combinada. Atención especial al adulto mayor y al paciente anticoagulado.
Dr. Mallyolo Eliezer Pelayo Salazar
Torres Médicas San Manuel · Torre 3 · Consultorio 232
Boulevard 14 Sur 4302 · San Manuel · Puebla · C.P. 72530
WhatsApp: +52 553 335 3235
Tel: +52 553 335 3235
Correo: pelayo13@hotmail.com
Horario: Lunes a Viernes 10:00-19:00 · Sábado cita previa