Abordaje posterior
Paciente en decúbito prono. Marcaje radiológico del nivel. Incisión paramedia de 2-3 cm.
10 MINLa cirugía de columna moderna trata la raíz nerviosa y la médula con magnificación microscópica. El Dr. Mallyolo Pelayo es neurocirujano —no traumatólogo— formado en el INNN, con foco clínico en microdiscectomía, descompresión radicular, estabilización vertebral y, en 2026, capacitación activa en cirugía endoscópica de columna.
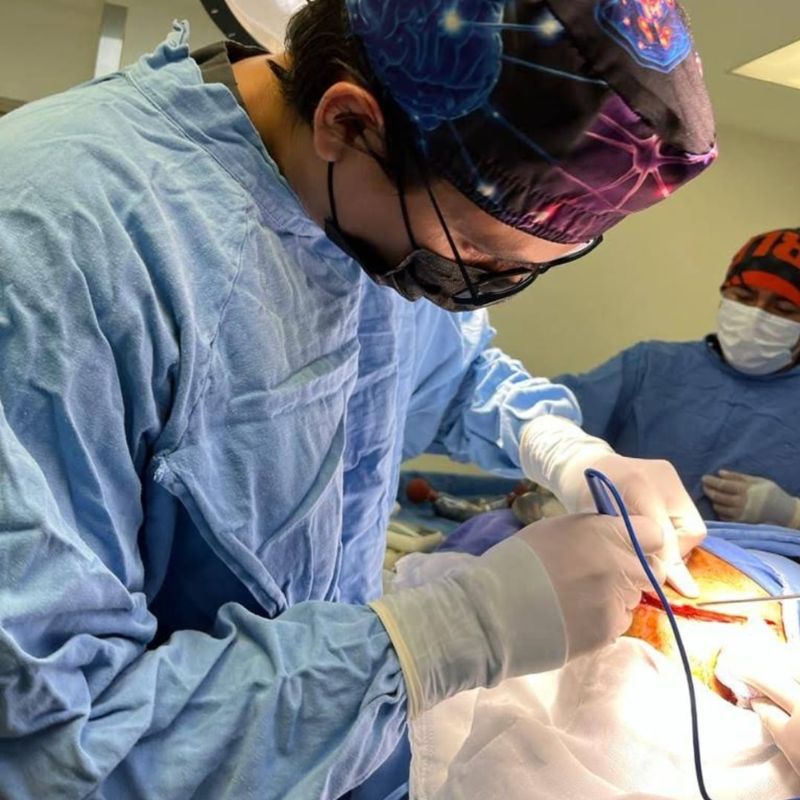
Como neurocirujano, el foco está en lesiones que afectan tejido nervioso —raíz, médula y duramadre— y en las que requieren estabilización vertebral. Casos espinales vasculares (fístula arteriovenosa dural espinal) se abordan en su página específica.
El cuadro más frecuente. Dolor lumbar irradiado a pierna (ciática), pérdida de fuerza, parestesias. Niveles L4-L5 y L5-S1 son los más afectados.
Dolor cervical irradiado al brazo (cervicobraquialgia), debilidad de mano u hombro. Riesgo de compresión medular si es central.
Estrechamiento del canal por hipertrofia facetaria y ligamento amarillo. Claudicación neurógena: dolor en piernas al caminar que cede al sentarse.
Deslizamiento de una vértebra sobre otra. Genera inestabilidad y compresión radicular bilateral. Frecuentemente requiere artrodesis con tornillos pediculares.
Meningiomas, schwannomas, ependimomas. Patología propia del neurocirujano: requiere microcirugía con preservación de médula y raíces.
Por trauma o por osteoporosis. Valoración de inestabilidad y posible vertebroplastia o artrodesis instrumentada.
Las fístulas arteriovenosas durales espinales se tratan por vía endovascular. Ver FAVD.
Pacientes con cirugía previa fallida. Estudio dirigido para diferenciar fibrosis, recidiva o inestabilidad nueva.
No todo dolor de espalda es quirúrgico. Pero hay signos que cambian la urgencia y la indicación.
Dolor localizado en columna, asociado a postura, esfuerzo o sedestación prolongada. La mayoría cede con manejo conservador.
Sigue un trayecto definido (dermatoma): nalga-muslo-pantorrilla-pie en L5/S1, hombro-brazo-mano en C6/C7. Signo de compresión radicular.
Hormigueo o adormecimiento siguiendo el dermatoma. Cuando es persistente sugiere compresión sostenida.
Pérdida de fuerza segmentaria: pie caído, debilidad de cuádriceps, mano débil. Indicación quirúrgica si progresa.
Retención urinaria, incontinencia, anestesia en silla de montar, paraparesia bilateral. Cirugía en menos de 24-48 h.
Torpeza fina de manos, marcha inestable, signo de Hoffmann, hiperreflexia. Compresión medular cervical — descompresión prioritaria.
La imagen sola no opera. Lo que opera es la correlación clínica-exploración-imagen en el mismo nivel.
Estudio de elección. Muestra disco, raíz, médula, ligamento amarillo y edema. Indispensable antes de cualquier decisión quirúrgica.
Detalle óseo superior a la resonancia. Útil en fracturas, estenosis ósea y planeación de instrumentación con tornillos.
Diferencia radiculopatía de neuropatía periférica (atrapamientos en muñeca, codo). Útil cuando el cuadro clínico no encaja con la imagen.
Flexión-extensión lateral. Detectan inestabilidad oculta: listesis que solo aparece en movimiento.
La regla: empezar con la opción menos invasiva que resuelva el problema. La cirugía es siempre el último escalón, salvo urgencia neurológica.
Primera línea en dolor radicular sin déficit motor. 6-8 semanas bien aplicadas resuelven la mayoría de hernias.
Microscopio quirúrgico, hemilaminectomía mínima, retiro del fragmento herniado, descompresión radicular comprobada.
Incisión 8 mm, visión endoscópica directa, preservación muscular máxima. Capacitación 2026: curso CDMX (marzo) y VII Congreso Mundial Tulum (abril).
Apertura amplia del canal en estenosis multinivel. Alivia claudicación neurógena. Puede combinarse con artrodesis si hay inestabilidad.
Instrumentación con tornillos pediculares + barras + caja intersomática. Indicada solo cuando hay inestabilidad demostrada.
Alternativa a la artrodesis cervical en pacientes seleccionados. Preserva movilidad del segmento operado.
Procedimiento estándar de oro: 60-120 minutos. Anestesia general. Alta hospitalaria habitual a las 24-48 horas.
 // Microscopio · abordaje posterior
// Microscopio · abordaje posteriorPaciente en decúbito prono. Marcaje radiológico del nivel. Incisión paramedia de 2-3 cm.
10 MINApertura ósea mínima dirigida al receso lateral. Apertura del ligamento amarillo bajo microscopio.
15-25 MINIdentificación y retracción cuidadosa de la raíz nerviosa. Extracción del fragmento herniado bajo magnificación.
20-30 MINComprobación: la raíz debe quedar libre y móvil. Hemostasia cuidadosa. Lavado.
10 MINDeambulación el mismo día de la cirugía con apoyo. Manejo de dolor con analgesia oral. Alta en 24-48 h (mismo día en endoscópica).
Retorno a trabajo de oficina y vida cotidiana. Caminata progresiva. Conducción a partir de la 2-3 semana.
Levantamiento de peso y ejercicio de impacto a partir de las 6-8 semanas. Rehabilitación con fortalecimiento de core.
Trabajos físicos pesados y deporte de contacto. Control de resonancia solo si hay sospecha clínica.
En México mucha cirugía de columna la realiza un traumatólogo u ortopedista. Es legalmente válido — pero hay diferencias reales de enfoque que el paciente debe conocer antes de elegir.
Ambos son perfiles válidos. Para descompresión radicular pura, microdiscectomía y patología medular, el patrón de oro internacional es el abordaje microneuroquirúrgico.
Operar columna exige microscopio, conocimiento de la médula y honestidad para decidir cuándo no operar. El Dr. Pelayo combina las tres cosas.
Neurocirugía en el Instituto Nacional de Neurología y Neurocirugía Manuel Velasco Suárez — centro de referencia nacional en patología medular y de columna.
Neurocirugía + Terapia Endovascular Neurológica certificadas por el Consejo Mexicano de Cirugía Neurológica.
Curso de cirugía endoscópica de columna en CDMX (marzo 2026) + VII Congreso Mundial de Cirugía Endoscópica de Columna en Tulum (abril 2026). Actualización activa en la técnica de mínima invasión más relevante del momento.
Coautor del reporte de caso sobre migración de hemorragia intracraneal a hematoma subdural espinal cervical (2023) — caso clínico medular publicado en literatura indexada. Ver publicaciones.
Cuando el problema afecta una raíz nerviosa o la médula —que es la mayoría de hernias sintomáticas— el especialista de referencia internacional es el neurocirujano: usa microscopio, opera con foco en preservar la raíz y tiene experiencia con médula espinal. Para descompresión radicular pura el abordaje microneuroquirúrgico es el patrón de oro.
Tres escenarios: dolor radicular incapacitante que no cede tras 6-8 semanas de manejo conservador; déficit motor progresivo; o síndrome de cola de caballo / compresión medular (urgencia). El simple hallazgo en resonancia sin clínica no es indicación.
Cirugía estándar de oro para hernia de disco. Microscopio quirúrgico, hemilaminectomía mínima, retracción cuidadosa de raíz y retiro del fragmento herniado. Éxito clínico para alivio del dolor radicular: 85-95% en series internacionales.
La endoscópica usa incisión de 8 mm y endoscopio, preserva más músculo, alta el mismo día. La microdiscectomía abierta sigue siendo patrón de oro para descompresiones amplias y revisiones. El Dr. Pelayo cursa formación en endoscópica en CDMX (marzo 2026) y VII Congreso Mundial Tulum (abril 2026).
Microdiscectomía: alta a las 24-48 h, oficina a las 2 semanas, peso y ejercicio a las 6-8 semanas. En endoscópica, alta el mismo día y plazos 30-40% menores.
Sí. Oficina: 2 semanas. Trabajos físicos pesados: 8-12 semanas con rehabilitación. La reincorporación se decide en consulta de seguimiento, no por calendario rígido.
No siempre. La microdiscectomía simple no usa tornillos. La artrodesis se reserva para inestabilidad demostrada (listesis, fracturas, recidivas). Sobre-instrumentar una columna estable es un error frecuente — el Dr. Pelayo prefiere conservar movimiento siempre que sea seguro.
Sí. El síndrome de cirugía fallida de espalda tiene tres causas: mala indicación, mala técnica o problema diferente al operado (fibrosis, recidiva, inestabilidad secundaria). La mejor prevención es seleccionar bien al paciente: solo operar cuando clínica, exploración e imagen coinciden en el mismo nivel.
Agenda una valoración con el Dr. Mallyolo Pelayo. Revisará tu resonancia, te explicará si tu caso necesita microdiscectomía, cirugía endoscópica, artrodesis o solo manejo conservador. Sin presiones para operar.
Dr. Mallyolo Eliezer Pelayo Salazar
Torres Médicas San Manuel · Torre 3 · Consultorio 232
Boulevard 14 Sur 4302 · San Manuel · Puebla · C.P. 72530
WhatsApp: +52 553 335 3235
Tel: +52 553 335 3235
Correo: pelayo13@hotmail.com
Horario: Lunes a Viernes 10:00-19:00 · Sábado cita previa